Wiesz, jakie są pierwsze objawy udaru mózgu? Ten artykuł pomoże Ci zrozumieć, jak szybko rozpoznać symptomy oraz jakie podjąć działania, aby zminimalizować ryzyko trwałych uszkodzeń. Dowiesz się również, jakie są najczęstsze przyczyny udarów oraz jak skutecznie przeprowadzić rehabilitację. Wszystko to jest kluczowe, aby zabezpieczyć siebie i swoich bliskich przed konsekwencjami tej poważnej choroby. Przeczytaj dalej, aby zyskać wiedzę, która może uratować życie.
Z tego artykułu dowiesz się:
- Udar Mózgu – Objawy i Przyczyny
- Rehabilitacja Po Udarze Mózgu – Kluczowe Etapy
- Psychologiczne Aspekty Rehabilitacji Po Udarze Mózgu

Udar Mózgu – Objawy i Przyczyny
Udar mózgu jest jednym z najpoważniejszych stanów medycznych, który wymaga natychmiastowej interwencji. Występuje, gdy naczynie krwionośne dostarczające tlen i składniki odżywcze do mózgu zostaje zablokowane przez skrzep lub pęka. Mózg potrzebuje stałego dopływu tlenu i składników odżywczych, które są dostarczane z krwią. Gdy z jakiegoś powodu przepływ krwi do mózgu zostanie przerwany lub ograniczony, dochodzi do udaru. Bez odpowiedniego ukrwienia komórki mózgowe zaczynają obumierać bardzo szybko – nawet 1,9 miliona neuronów może ginąć co minutę.
Najczęstsze objawy to:
- porażenia i niedowłady kończyn jednej połowy ciała
- zaburzenia mowy
- zaburzenia widzenia
- zaburzenia funkcji poznawczych
Osoby po udarze mogą doświadczać również zaburzeń równowagi oraz stanów depresyjnych. Warto zauważyć, że szybkie rozpoznanie i reakcja mogą znacząco wpłynąć na przebieg rehabilitacji i zmniejszyć ryzyko trwałej niepełnosprawności. Przyczyny udarów mózgu są zróżnicowane, najczęściej są to czynniki ryzyka, takie jak:
- nadciśnienie
- otyłość
- cukrzyca
- wysoki poziom cholesterolu
- choroby sercowo-naczyniowe
Również styl życia, w tym palenie papierosów, stres i brak aktywności fizycznej, może przyczynić się do zwiększenia ryzyka udaru. Nawet do 80% udarów można zapobiec, stosując odpowiednią profilaktykę i zdrowy styl życia. Dlatego zrozumienie tych czynników oraz ich kontrola są kluczowe w profilaktyce udaru mózgu.
Objawy Udarów Mózgu
Objawy udaru są różnorodne i mogą obejmować wiele układów funkcjonowania organizmu. Główne objawy to:
- nagłe osłabienie mięśni, paraliż lub niedowład jednej strony ciała
- problemy z mową, takie jak bełkotliwa mowa lub trudności w zrozumieniu i odbiorze mowy
- zaburzenia pamięci
- zaburzenia widzenia, często w jednym oku
- problemy z równowagą i koordynacją
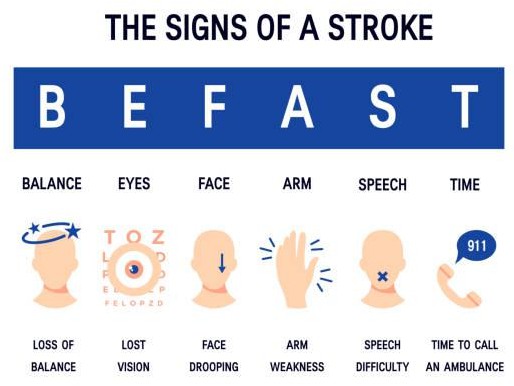
Pacjenci mogą również doświadczać nagłego, silnego bólu głowy, który może być sygnałem ostrzegawczym dla udaru krwotocznego. Równie ważne są objawy psychiczne, takie jak nagła zmiana nastroju, dezorientacja czy trudności z koncentracją. Wiedza o objawach udaru jest kluczowa, ponieważ pozwala na szybką reakcję i wezwanie pomocy medycznej.
Przyczyny Udarów Mózgu
Udar mózgu jest następstwem różnych czynników, które mogą prowadzić do zakłóceń w dopływie krwi do mózgu. Główne typy udarów to udar niedokrwienny i udar krwotoczny.
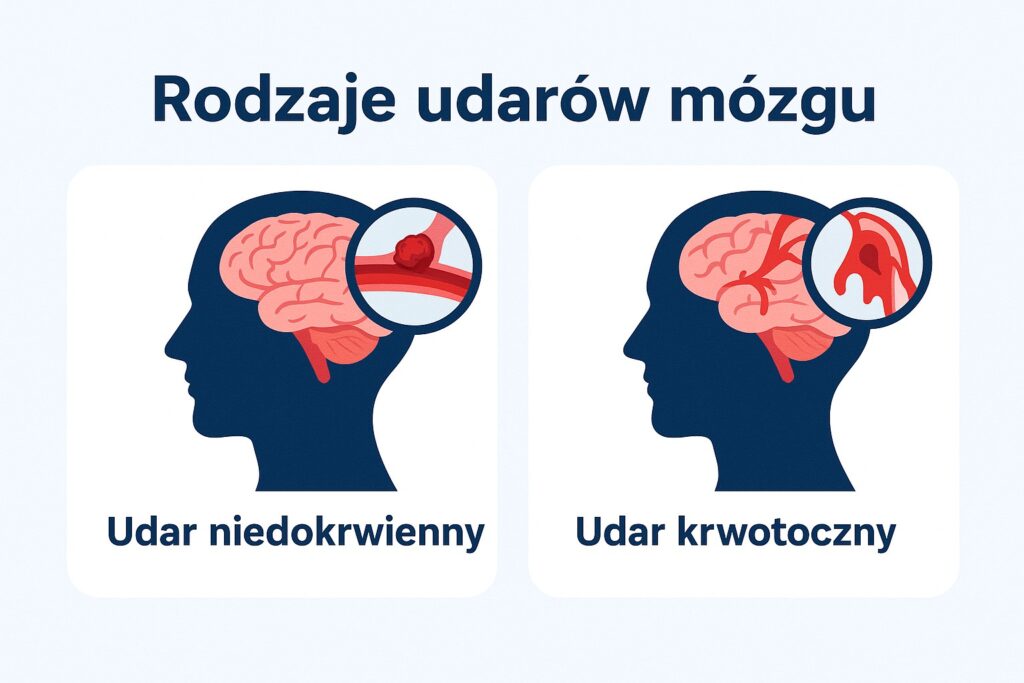
Udar niedokrwienny, który stanowi około 80% przypadków, jest spowodowany zmniejszeniem lub zablokowaniem drożności tętnicy mózgowej jako skutek napotkanego zakrzepu, co uniemożliwia dostarczenie tlenu i składników odżywczych do tkanki mózgowej. Jedną z głównych przyczyn udaru niedokrwiennego jest miażdżyca, czyli nagromadzenie złogów cholesterolu (blaszki miażdżycowe) na ścianach tętnic. Gdy blaszki stają się zbyt duże, może powstać skrzep, który blokuje przepływ krwi.
U niektórych osób może wystąpić jedynie tymczasowe zakłócenie przepływu krwi do mózgu, znane jako przemijający atak niedokrwienny (TIA). Przemijający atak niedokrwienny (TIA) to okresowe wystąpienie objawów podobnych do udaru, jednak TIA nie powoduje trwałego uszkodzenia. Jest wynikiem czasowego zmniejszenia dopływu krwi do części mózgu, które może trwać zaledwie kilka minut. Przemijający atak niedokrwienny bywa nazywany mini udarem.
Z kolei udar krwotoczny wynika z przecieku lub pęknięcia naczynia krwionośnego i wylewu krwi do mózgu, co występuje w 20% przypadków. Wylana krew działa jak siniak – uciska i uszkadza komórki mózgu w danym obszarze. Czynniki ryzyka obejmują: nadciśnienie, otyłość, cukrzycę, wysoki poziom cholesterolu, choroby serca, a także niezdrowy styl życia.
Rehabilitacja Po Udarze Mózgu – Kluczowe Etapy
Rehabilitacja po udarze mózgu jest kluczowym procesem, który może znacząco wpłynąć na powrót pacjenta do pełnej sprawności. Proces ten dzieli się na kilka etapów i obejmuje różne fazy, z których każda ma swoje specyficzne cele i metody terapeutyczne.
Rehabilitacja neurologiczna może pomóc w poprawie ruchów, mowy, siły i umiejętności codziennego życia. Program rehabilitacyjny po udarze ma na celu przywrócenie niezależności i poprawę jakości życia. Istnieje wiele podejść do pomagania osobom w powrocie do zdrowia po udarze. Nie istnieje jednak żaden uniwersalny przepis na rehabilitację po udarze. Każdy program usprawniania jest dostosowany do indywidualnych potrzeb i możliwości pacjenta. Ogólnie rzecz biorąc, rehabilitacja opiera się na precyzyjnie ukierunkowanych i powtarzalnych ćwiczeniach, które polegają na ćwiczeniu tych samych umiejętności powtarzając je wielokrotnie. Im szybciej rozpoczniesz rehabilitację po udarze, tym większa szansa na odzyskanie utraconych umiejętności i zdolności.
Zwykle rehabilitacja rozpoczyna się już 24-48 godzin po udarze, podczas pobytu w szpitalu. Czas trwania rehabilitacji zależy od ciężkości udaru i związanych z nim komplikacji. Niektórzy pacjenci po udarze wracają do zdrowia stosunkowo szybko, ale większość pacjentów potrzebuje długoterminowej rehabilitacji, która może trwać nawet kilka miesięcy lub lat. Metody rehabilitacyjne mogą zależeć od:
- przyczyny, lokalizacji i nasilenia udaru
- rodzaju i stopnia występujących po udarze zaburzeń oraz niepełnosprawności
- ogólnego stanu zdrowia pacjenta
- wsparcia ze strony rodziny i społeczności
Wczesna rehabilitacja, zaczynająca się już w pierwszym dniu hospitalizacji, ma na celu zapobieganie powikłaniom, takim jak odleżyny czy przykurcze oraz jak najszybsze wspomaganie powrotu jak największej ilości funkcji nie tylko fizycznych ale także poznawczych. Rehabilitacja po udarze mózgu dzieli się na trzy główne etapy:
- profilaktykę funkcjonalną (1-21 dni po udarze)
- rehabilitację funkcjonalną (2-24 miesiące)
- okres adaptacji (12 miesięcy do 5 lat)
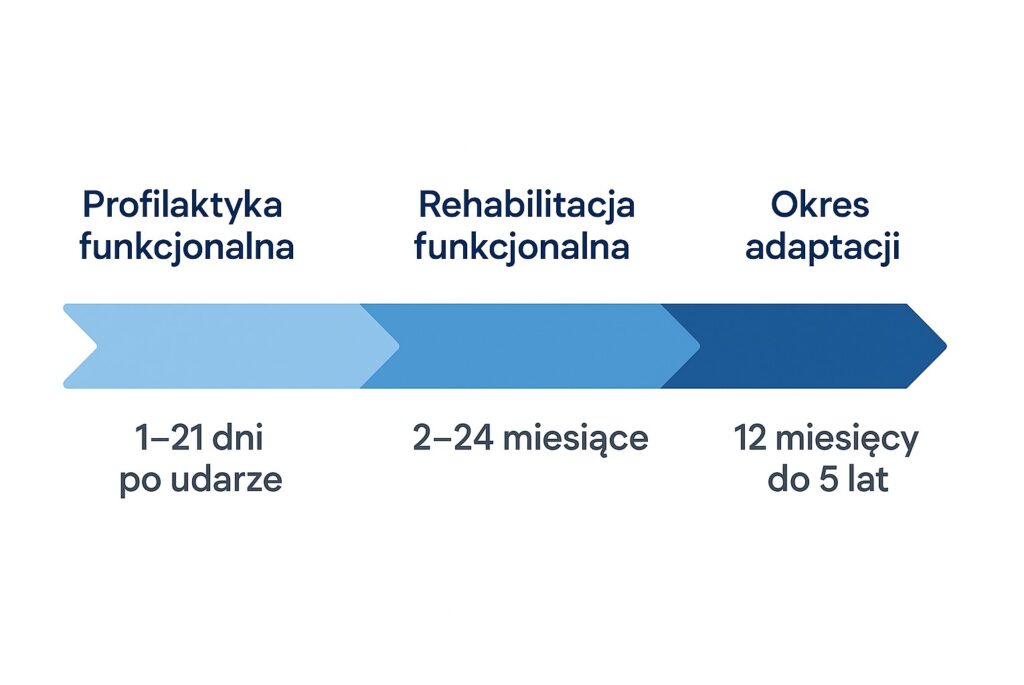
Pierwszy etap rehabilitacji stanowi ważny prognostyk możliwości odzyskania zdolności motorycznych przez pacjenta w przyszłości. Stopień niepełnosprawności po 2 miesiącu od udaru jest zazwyczaj wiarygodnym wskaźnikiem końcowego wyniku. Z kolei etap drugi rehabilitacji to czas w którym dochodzi do największej poprawy funkcjonowania pacjenta nie tylko pod względem fizycznym ale również poznawczym. W przypadku trzeciego etapu usprawniania ważnym celem rehabilitacji jest nauczanie technik adaptacyjnych lub kompensacyjnych, nawet jeśli pełne przywrócenie funkcji motorycznych nie jest możliwe. Szkolenie pacjenta i jego rodziny w zakresie takich aktywności jak bezpieczne transfery, wspomagane chodzenie, prawidłowe karmienie, kompensacja zaburzeń mowy i języka oraz zapewnienie odpowiedniego sprzętu adaptacyjnego to istotne cele rehabilitacji.
Rehabilitacja po udarze powinna być prowadzona systematycznie i z zachowaniem odpowiedniej ciągłości oraz jak największej intensywności już od wczesnego etapu usprawniania, aby maksymalnie wspierać proces powrotu do zdrowia.
Pierwszy Etap Rehabilitacji
Pierwszy etap rehabilitacji po udarze mózgu, trwający od 1 do 21 dni, jest krytycznym okresem, w którym głównym celem usprawniania jest jak najszybsze uruchomienie podstawowych zdolności ciała jak i umysłu pacjenta. W tym czasie terapeuci skupiają się na odzyskaniu funkcji dnia codziennego pacjenta przez wprowadzenie ćwiczeń ruchowych takich jak: zmiana pozycji w łóżku, zmiana położenia głowy/ kończyn czy siadanie na łóżku.
Istotnym elementem usprawniania w tej fazie jest odpowiednia edukacja zarówno pacjenta jak i rodziny/opiekunów w zakresie prawidłowego pozycjonowania ciała pacjenta oraz układania kończyn. Celem pozycjonowania pacjenta jest wspomaganie optymalnego procesu rehabilitacji poprzez modulowanie napięcia mięśniowego, dostarczanie odpowiednich informacji sensorycznych oraz zwiększanie świadomości przestrzennej, a także zapobieganie komplikacjom takim jak ból kończyn, problemy oddechowe oraz wspomaganie bezpiecznego jedzenia.
Jedną z najprostszych form stymulacji w ostrej fazie poudarowej jest angażowanie strony porażonej przez bodźce dotykowe i słuchowe. Okazuje się, że odpowiednie ustawienie mebli i sprzętów może wspierać rehabilitację. W praktyce daje to większą szansę na pobudzanie tej strony i poprawę jej funkcjonowania. Dobrym pomysłem jest np. ustawienie szafki po stronie porażonej. Dzięki temu pacjent, sięgając po przedmioty, musi zaangażować właśnie tę stronę ciała – a to dostarcza jej bodźców. Podobnie działa ustawienie krzesła dla opiekuna czy odwiedzających – także po stronie słabszej.
Wszystko po to,by„zmusić” ciało do aktywności i pobudzać układ nerwowy do pracy.
Warto pamiętać, że bodźce słuchowe również mają znaczenie. Rozmowy,dźwięki radiaczy telewizora powinny dochodzić głównie z porażonej strony. To wspiera orientację przestrzenną i stymuluje słabszą stronę mózgu.
Często dochodzi do sytuacji gdzie rodzina nie wiedząc jak pracować i obcować z taką osobą, wzmacniaobjaw pomijania/zaniechania przez bodźcowanie części silniejszej i komunikowanie się z pacjentem tylko od tej „responsywnej” strony powodując, że neurony po stronie porażonej nie mają możliwości być stymulowane, co może ograniczać ich funkcjonowanie i doprowadzać do wydłużenia procesu rehabilitacji, czy nawet pogorszenia prognoz rekonwalescencji.
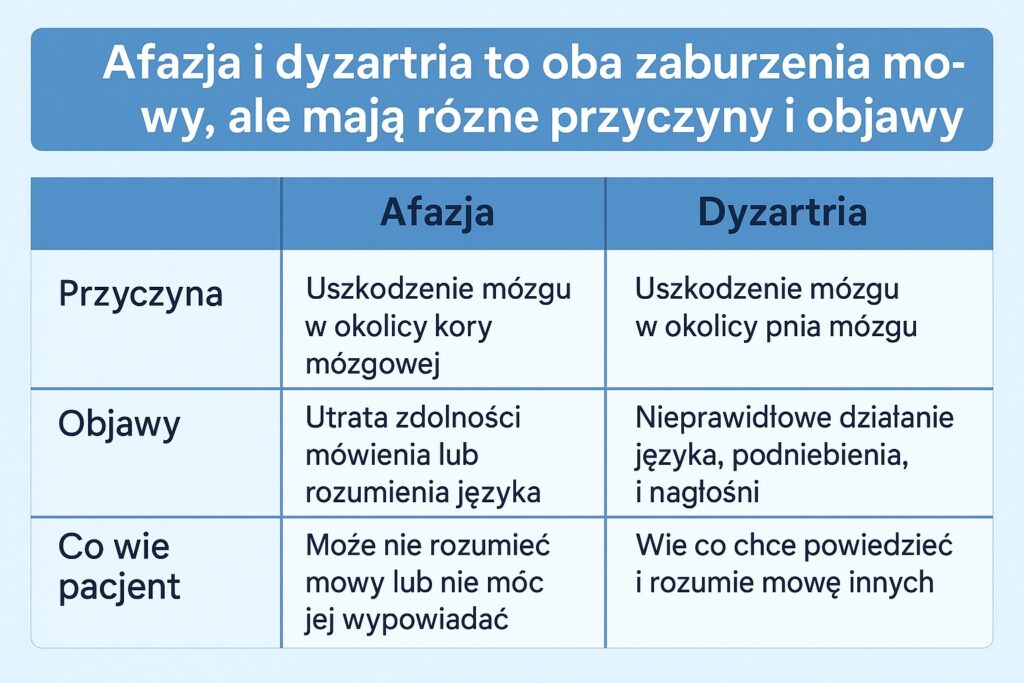
Na tym etapie bardzo ważna jest również poprawa funkcji poznawczych co oznacza ćwiczenia komunikowania się, pisania oraz oddychania. Dwa główne rodzaje zaburzeń mowy i języka to afazja i dyzartria. Afazja jest nabytym, wielomodalnym zaburzeniem językowym. Może wpływać na zdolność osoby do mówienia, pisania oraz rozumienia mowy i pisma, pozostawiając inne zdolności poznawcze w względnej nienaruszonej formie. Afazja jest długoterminowym, zmieniającym życie stanem, który wpływa zarówno na osobę dotkniętą, jak i na innych wokół niej, w zakresie stylu komunikacji, stylu życia, tożsamości i ról życiowych. Może współwystępować z innymi deficytami poznawczymi. Procent przypadków udaru, u których występuje afazja przy początkowej ocenie, waha się od 20% do 38%. Rola logopedy w leczeniu afazji obejmuje ocenę, różnicowanie afazji od innych trudności komunikacyjnych, doradztwo i edukację w zakresie maksymalizacji komunikacji, zapewnienie alternatywnej lub wspomagającej komunikacji oraz bezpośrednią interwencję. Dyzartria to zaburzenie mowy o różnym stopniu nasilenia, wpływające na klarowność mowy, jakość głosu, głośność oraz ogólną zrozumiałość. Częstotliwość występowania dyzartrii po udarze wynosi od 20% do 30%, a komunikacja i jakość życia mogą być znacząco zaburzone.
Wprowadzenie tych metod wcześnie w procesie rehabilitacji jest kluczowe dla dalszych etapów powrotu do zdrowia.
Funkcjonalna Rehabilitacja
Drugi etap, znany jako rehabilitacja funkcjonalna, trwa od 1 do nawet 24 miesięcy po udarze. W tym okresie celem jest przywrócenie utraconych funkcji ruchowych oraz poprawa koordynacji i siły mięśniowej. Terapeuci wykorzystują różnorodne techniki ćwiczeń, w tym ćwiczenia czynne, bierne oraz izometryczne, a także ćwiczenia synergistyczne, które pomagają w rozwijaniu sprawności fizycznej.
Ćwiczenia funkcjonalne koncentrują się na codziennych czynnościach, takich jak chodzenie, jedzenie czy ubieranie, co pozwala pacjentom na stopniowy powrót do samodzielności. Regularność i intensywność ćwiczeń na tym etapie są kluczowe dla osiągnięcia optymalnych wyników terapeutycznych. W związku z tym zadania ruchowe zostają zintensyfikowane przez wprowadzenie takich metod jak:
- ćwiczenia ogólnorozwojowe
- ćwiczenia równoważne
- trening chodu
- terapia manualna
- terapia zajęciowa (socjoterapia, ergoterapia)
- fizykoterapia (elektrostymulacja, kąpiele wirowe)
- robotyka
Przy wykorzystaniu wyżej wymienionych specyficznych technik usprawniania rehabilitacja zaczyna skupiać się również na bardziej lokalnych problemach takich jak:
- ból stawu barkowego
- prewencja relokacji stawu barkowego
- obrzęk dłoni
- zaburzenia równowagi
- spastyczność kończyn dolnych
- zarządzanie upadkami
Większe lub mniejsze dolegliwości bólowe barku po przebytym udarze występują u 80% pacjentów. Najczęściej dolegliwości te pojawiają się w drugiej fazie usprawniania po przebytym etapie wiotkości (>3 tygodnia od udaru). Zwykle ból ten związany jest z podwichnięciem stawu co może prowadzić do zapalenia kaletki podbarkowej, uszkodzenia ścięgien mięśni rotatorów stawu czy też może być wynikiem pojawiającej się w późniejszych etapach spastyczności. W takiej sytuacji należy zachować ostrożność podczas wykonywania ruchów z użyciem bolesnego stawu, w szczególności ruchów rotacyjnych a także dołożyć wszelkich starań, aby chronić bark podczas transferów, układania pacjenta i siedzenia na wózku inwalidzkim. Leczenie bolesnego barku powstałego na skutek udaru polega na stosowaniu leków przeciwbólowych, niesteroidowych leków przeciwzapalnych, elektrostymulacji, treningu aktywacji stabilizatorów stawu, ostrożnych i progresywnych ćwiczeń zakresu ruchu, a czasami krótkiej kuracji sterydami doustnymi. Ból barku może uniemożliwić pacjentowi uczestniczenie w rehabilitacji, co prowadzi do słabszych wyników usprawniania. Na skutek długotrwałego bólu może również prowadzić do depresji, bezsenności oraz obniżenia jakości życia.
Spastyczność (PSS, Post-Stroke Spasticity) to częste powikłanie po udarze mózgu, które powoduje sztywność mięśni i ich mimowolne skurcze. Dochodzi do niej na skutek uszkodzenia części mózgu, odpowiedzialnej za kontrolę napięcia mięśniowego czego efektem jest zaburzenie komunikacji między mózgiem a mięśniami. Obszar mózgu odpowiedzialny za kontrolę napięcia mięśniowego to móżdżek oraz układ pozapiramidowy.
W zależności od badania, jej częstość występowania wśród osób po udarze waha się od 19% (Sommerfeld i in., 2004) do nawet 92% (Malhotra i in., 2011). W ciągu pierwszego roku po udarze spastyczność może występować u około 38% pacjentów. Według danych Stroke Association, spastyczność dotyczy około jednego na czterech pacjentów po udarze. W pierwszym roku po udarze może pojawić się u 25–43% chorych i częściej występuje u młodszych osób.
Klasyfikacja spastyczności powinna uwzględniać jej zakres i rozmieszczenie w ciele. Wyróżniamy:
- spastyczność ogniskową
- wieloogniskową
- segmentalną
- hemispastyczność (obejmującą jedną połowę ciała)
- paraspastyczność (np. obie kończyny dolne)
- spastyczność uogólnioną
Warto podkreślić, że spastyczność jest tylko jednym z możliwych objawów zaburzeń ruchowych po udarze. Szacuje się, że może prowadzić do znaczącego pogorszenia zdolności do samodzielnego funkcjonowania i jakości życia u około 10–12% osób z przewlekłymi następstwami udaru.
Spastyczność może utrudniać codzienne czynności, takie jak mycie, ubieranie się czy jedzenie. Może również ograniczać równowagę, koordynację i zakres ruchu.Gdy mięsień nie może poruszać się w pełnym zakresie, okoliczne ścięgna i tkanki mogą się skracać i usztywniać, co prowadzi do dalszych problemów.
Objawy spastyczności
- Uczucie sztywności w ramionach, palcach, kolanach
- Trudności z poruszaniem rękami lub dłońmi
- Problemy z chodzeniem przez napięcie mięśni nóg ustawione w nienaturalnych pozycjach
- Osłabienie sprawności ruchowej
- Nadmierne odruchy (np. silniejsze niż normalnie reakcje na dotyk)
- Bolesne skurcze mięśni
- Trudność w rozciąganiu mięśni
Robotyka a udar
Do terapii na urządzeniach robotycznych konieczna jest wnikliwa analiza pacjenta mająca na celu określenie przydatności i zasadności stosowania. Za każdym razem korzystanie z urządzeń robotycznych musi być maksymalnie zindywidualizowane aby zapewnić odpowiednie warunki poprawiające nie tylko jakość rehabilitacji ale także czas potrzebny do osiągnięcia kluczowych kamieni milowych niezwykle ważnych z punktu widzenia pacjenta i jego samodzielności. Roboty umożliwiają również obiektywny monitoring postępów przez generowanie szczegółowych raportów postępu dzięki czemu proces ten podlega stałej ewaluacji nie tylko na skutek opinii fizjoterapeuty czy pacjenta a rzetelnych liczb. Nadzór procesu usprawniania pozwala na tworzenie indywidualnych scenariuszy terapeutycznych co znacznie skraca czas rekonwalescencji. Jednymi z najnowocześniejszych urządzeń robotycznych rehabilitacyjnych wykorzystywanych w procesie usprawniania pacjentów po przebytym udarze są:
- Lokomat Pro – to unikalne urządzenie do reedukacji chodu, umożliwiające trening na bieżni z uwzględnieniem prawidłowego wzorca chodu i dynamicznego odciążenia. Korzystanie z lokomatu umożliwia nie tylko odpowiedni i bezpieczny trening chodu w warunkach odciążenia ale również zapobiega utrwalaniu patologicznych wzorców na wczesnym etapie rehabilitacji.

- Hocoma Armeo Spring – to urządzenie do neurorehabilitacji kończyn górnych, wykorzystujące egzoszkielet w sprzężeniu z ciałem pacjenta, który poprzez całkowite odciążenie ćwiczącej kończyny umożliwia trening poprawiający siłę mięśniową, zakres ruchomości oraz motorykę z wykorzystaniem ruchów czynnych pacjenta. Rehabilitacja na urządzeniu Armeo odbywa się samodzielnie z wykorzystaniem biofeedbacku, przy wykorzystaniu obszernej biblioteki gier mających wspierać motywację pacjenta.

- Bimeo Pro – to urządzenie wykorzystujące wirtualną rzeczywistość w treningu opartym na ruchach życia codziennego przy użyciu wsparcia ze strony kończyny nie objętej dysfunkcją. Stanowi świetny trening w zakresie czynności dnia codziennego w których to pacjent początkowo będzie posiłkował się wsparciem ze strony kończyny zdrowej.

Długotrwała Rehabilitacja
Długotrwała rehabilitacja po udarze mózgu obejmuje okres adaptacji, który może trwać od jednego roku do nawet pięciu lat. W tym czasie pacjent kontynuuje ćwiczenia i terapie, które mają na celu dostosowanie się do nowej rzeczywistości oraz poprawę jakości życia. Wprowadza się kolejne metody terapeutyczne, takie jak terapia zajęciowa, która pomaga w ponownym nauczeniu się codziennych czynności, oraz psychoterapia, wspierająca pacjenta w radzeniu sobie z emocjonalnymi i społecznymi skutkami udaru.
Fizjoterapia również odgrywa ważną rolę w dalszej poprawie siły, koordynacji i mobilności. Ćwiczenia w domu po udarze przynoszą liczne korzyści, takie jak większa elastyczność czasowa i komfort psychiczny pacjenta. Kontynuowanie rehabilitacji w domowych warunkach umożliwia pacjentom utrzymanie regularności ćwiczeń, co jest kluczowe dla osiągnięcia długoterminowych wyników. Aby jakość rehabilitacji była optymalna, ważne jest stworzenie odpowiedniego środowiska do ćwiczeń. Oznacza to zapewnienie odpowiedniego sprzętu, takiego jak maty, piłki czy gumy oporowe, a także przestrzeni, w której pacjent może swobodnie wykonywać ćwiczenia.
Wsparcie ze strony bliskich jest również niezwykle istotne, ponieważ mogą oni pomóc pacjentowi w wykonywaniu bardziej skomplikowanych ćwiczeń i monitorowaniu postępów. W wielu przypadkach niezbędne są praktyczne szkolenia z terapeutą, podczas których opiekun uczy się bezpiecznych i efektywnych technik wspierania pacjenta. Dzięki temu można nie tylko zapewnić bezpieczeństwo w domu, ale również wzmocnić poczucie pewności siebie u opiekuna i samego pacjenta.
Dom pacjenta może wymagać przystosowania poprzez wprowadzenie odpowiednich udogodnień, takich jak:
- krzesło toaletowe (nazbiornikowe)
- ławeczka do wanny lub prysznica
- laska, chodzik lub wózek inwalidzki
Upadki
Upadki są jednym z głównych zagrożeń dla pacjentów na etapie usprawniania w środowisku domowym. Około 40% osób doznaje przynajmniej jednego upadku w trakcie rehabilitacji, a 22% tych incydentów kończy się urazem. Szczególnie narażone na upadki są osoby z:
- zespołem zaniedbywania jednej strony ciała
- zaburzeniami poznawczymi
- trudnościami przy przesiadaniu się (np. z łóżka na wózek)
- przyjmujące leki uspokajające i psychotropowe
Upadki mogą wystąpić zarówno w warunkach domowych, jak i w przestrzeni publicznej. Ich skutki bywają poważne – najczęstszym powikłaniem jest złamanie szyjki kości udowej, które zwykle dotyczy strony porażonej i może wystąpić nawet wiele miesięcy lub lat po udarze. Wynika to częściowo z utraty masy kostnej związanej z unieruchomieniem i osteoporozą.
Prowadzenie samochodu po udarze – ważny cel, ale nie dla każdego
Dla wielu pacjentów, szczególnie młodszych, powrót do prowadzenia pojazdów jest jednym z kluczowych celów po udarze. Decyzja o wznowieniu jazdy powinna być podejmowana w porozumieniu z lekarzem, pacjentem i rodziną, po dokładnej ocenie możliwości i bezpieczeństwa.
Bezpieczne prowadzenie samochodu wymaga:
- dobrej uwagi i koncentracji
- prawidłowego widzenia
- szybkiego czasu reakcji
Wiele osób po udarze doświadcza zaburzeń w tych obszarach, dlatego w takich przypadkach prowadzenie pojazdu powinno być stanowczo odradzane. Dotyczy to w szczególności pacjentów z:
- niedowidzeniem
- zespołem zaniedbywania jednej strony
- napadami padaczkowymi
Jeśli jedynym problemem jest niedowład jednej strony ciała, możliwe jest przystosowanie pojazdu za pomocą:
- specjalnych uchwytów na kierownicy
- przedłużaczy pedałów gazu i hamulca
- innych indywidualnych rozwiązań technicznych
Szacuje się, że od 30% do 61% osób, które prowadziły pojazdy przed udarem, wraca do kierowania autem po chorobie. Jednym z najbardziej skutecznych narzędzi oceny zdolności do prowadzenia samochodu po udarze jest test praktyczny na drodze, przeprowadzony przez doświadczonego egzaminatora. Pozwala on z dużą dokładnością ocenić, czy jazda będzie bezpieczna dla pacjenta i otoczenia.
Powrót do pracy
Ponad 25% osób po udarze mózgu poniżej 65. roku życia wraca do pracy zawodowej. Na sukces powrotu do aktywności zawodowej wpływa kilka kluczowych czynników:
- wykonywanie pracy umysłowej
- zachowane zdolności poznawcze (np. pamięć, koncentracja, logiczne myślenie)
- możliwość samodzielnego poruszania się
Zanim zapadnie decyzja o powrocie do pracy, warto rozważyć profesjonalną ocenę zdolności zawodowych, w tym testy neuropsychologiczne, które ocenią sprawność umysłową. Do udanego powrotu do pracy może przyczynić się również:
- odpowiednie przystosowanie miejsca pracy (np. dostępność windy, ergonomiczne stanowisko),
- świadomość skutków udaru – zarówno u pracownika, jak i pracodawcy,
- wprowadzenie rozsądnych dostosowań środowiskowych i organizacyjnych.
Powrót do pracy po udarze to ważny krok w procesie zdrowienia. Warto podejść do niego stopniowo – na przykład zaczynając od pracy w niepełnym wymiarze godzin i stopniowo zwiększając czas pracy. Takie rozwiązanie pozwala łagodnie wrócić do codziennych obowiązków. Ponowna praca nie musi oznaczać powrotu dokładnie na to samo stanowisko czy z takim samym zakresem obowiązków. Nawet jeśli nie jesteś w stanie wykonywać pracy w taki sam sposób jak wcześniej, mogą istnieć inne możliwości – warto je omówić z pracodawcą. Zastanów się, czy Twoje aktualne umiejętności, możliwości i poziom energii odpowiadają pracy, którą chcesz wykonywać.
Psychologiczne Aspekty Rehabilitacji Po Udarze Mózgu
Rehabilitacja po udarze mózgu to nie tylko proces fizyczny, ale także psychologiczny. Wsparcie psychologiczne odgrywa kluczową rolę w procesie powrotu do zdrowia, pomagając pacjentom radzić sobie z trudnymi emocjami, takimi jak depresja czy lęk. Po udarze mózgu pacjenci często zmagają się z uczuciem bezradności i obniżoną motywacją do ćwiczeń, co może znacząco wpływać na skuteczność rehabilitacji. Psychologowie wspierają pacjentów i ich rodziny, oferując strategie zarządzania stresem oraz poprawiając ogólne samopoczucie. Zrozumienie emocjonalnych aspektów rehabilitacji i integracja wsparcia psychologicznego jest zatem nieodzowna, aby zapewnić pacjentom najlepsze możliwe rezultaty terapeutyczne.
Rola Psychologa w Rehabilitacji
Psycholog odgrywa ważną rolę w rehabilitacji po udarze mózgu, pomagając pacjentom radzić sobie z szerokim zakresem emocji, od lęku po depresję. Wsparcie psychologiczne może obejmować terapię indywidualną, grupową oraz edukację pacjentów i ich rodzin na temat radzenia sobie ze zmianami emocjonalnymi. W trakcie terapii psycholog koncentruje się na budowaniu strategii radzenia sobie, które pomagają pacjentom w codziennym życiu po udarze. Ponadto, psychologowie często współpracują z innymi członkami zespołu rehabilitacyjnego, aby zapewnić całościowe podejście do leczenia emocjonalnych i fizycznych aspektów powrotu do zdrowia. To wsparcie jest kluczowe dla zapewnienia, że pacjenci nie tylko odzyskają część swoich fizycznych umiejętności, ale także poprawią swoje samopoczucie psychiczne.
Motywacja Pacjenta
Motywacja pacjenta jest jednym z najważniejszych czynników wpływających na skuteczność rehabilitacji po udarze mózgu. Pacjenci z wysokim poziomem motywacji są bardziej skłonni do regularnego uczestnictwa w ćwiczeniach oraz lepiej radzą sobie z trudnościami, jakie niesie ze sobą proces rehabilitacji. Terapeuci mają kluczową rolę w podtrzymywaniu i wzmacnianiu motywacji pacjentów poprzez indywidualne podejście i dostosowanie planów terapeutycznych do potrzeb i możliwości pacjenta.
-
- Indywidualne podejście: Terapeuci stosują techniki motywacyjne, takie jak wyznaczanie małych, osiągalnych celów oraz nagradzanie za postępy, co pomaga pacjentom utrzymać zaangażowanie.
- Konsultacje psychologiczne: Wsparcie psychologiczne może również obejmować pracę nad budowaniem pozytywnego nastawienia oraz uczeniem strategii radzenia sobie z frustracją i trudnościami emocjonalnymi.
- Wsparcie społeczne: Motywacja pacjenta może również być wzmacniana przez zaangażowanie rodziny i bliskich, którzy wspierają pacjenta na każdym etapie rehabilitacji.
Konsekwentne i motywujące podejście terapeutyczne jest kluczowe dla sukcesu rehabilitacji oraz dla poprawy jakości życia pacjentów po udarze mózgu.
Neuroport to miejsce, w którym łączymy nowoczesną wiedzę neurologiczną z empatycznym podejściem do pacjenta. Nasz zespół specjalistów nie tylko monitoruje najnowsze wytyczne leczenia udaru mózgu, lecz także wdraża zaawansowane metody rehabilitacji, dzięki którym wielu chorych szybciej wraca do pełnej sprawności. Stawiamy na indywidualne plany terapii oraz stałe wsparcie bliskich, bo wiemy, że skuteczna rehabilitacja wymaga zarówno profesjonalnego sprzętu, jak i ludzkiego zaangażowania. Jeśli zależy Ci na kompleksowej opiece i sprawdzonych rozwiązaniach, Neuroport – centrum rehabilitacji jest właściwym adresem.
Autorzy: Krzysztof Pachutko, Jan Molenda, Katarzyna Socha, Maciej Niedziela
Bibliografia:
1. Ovbiagele B, Lyden PD, Saver JL; VISTA Collaborators. Disability status at 1 month is a reliable proxy for final ischemic stroke outcome. Neurology 2010;75(8):688Y692.
2. Duncan PW, Zorowitz R, Bates B, et al. Management of adult stroke rehabilitation care: a clinical practice guideline. Stroke 2005;36(9):e100Ye143.
3. Turner-Stokes L, Jackson D. Shoulder pain after stroke: a review of the evidence base to
inform the development of an integrated care pathway. Clin Rehabil 2002;16(3):276Y298.
4. Perrier MJ, Korner-Bitensky N, Mayo NE.Patient factors associated with return to driving post stroke: findings from a multicenter cohort study. Arch Phys Med Rehabil 2010;91(6):868Y879.5. Management of Adult Stroke Rehabilitation Care: A Clinical Practice Guideline. 2005.
American Stroke Association.
6. Francisco GE, Wissel J, Platz T, et al. Post-Stroke Spasticity. 2021 Jan 15. In: Platz T, editor. Clinical Pathways in Stroke Rehabilitation: Evidence-based Clinical Practice Recommendations. Cham (CH): Springer; 2021.
7. Dworzynski K, Ritchie G, Playford ED. Stroke rehabilitation: long-term rehabilitation after stroke. Clin Med (Lond). 2015 Oct;15(5):461-4. doi: 10.7861/clinmedicine.15-5-461.
8. Li Xiaohong , He Yanjin , Wang Dawu , Rezaei Mohammad J.Stroke rehabilitation: from diagnosis to therapy Frontiers in Neurology Volume 15 – 2024.
9. Comprehensive Stroke Care Program, Department of Neurology and Department of Physical Medicine & Rehabilitation (SCTIMST), Handbook on Stroke Rehabilitation for Physiotherapists.
10. Stroke Foundation, About Stroke, https://strokefoundation.org.au.
11. American Stroke Association, About Stroke, https://www.stroke.org/en/.